Viêm mủ là gì?
Thuật ngữ "empyema" xác định bất kỳ sự tích tụ chung nào của chất lỏng có mủ (giàu mủ) trong khoang cơ thể hình thành PRE. Do đó, empyema phải được phân biệt với áp xe, bao gồm sự tích tụ của vật liệu có mủ bên trong một khoang hình thành NEO.

nguyên nhân
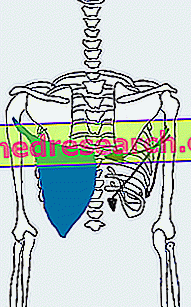
Viêm màng phổi màng phổi - còn được gọi là pyotorace - phác thảo một tập hợp mủ trong khoang màng phổi, không gian giao thoa giữa phổi và bề mặt bên trong của thành ngực.
Viêm mủ màng phổi có thể được đặt trong một phần chính xác của khoang màng phổi hoặc liên quan đến toàn bộ khoang.
Cơ chế bệnh sinh của bệnh viêm màng phổi màng phổi có thể liên quan đến nhiều yếu tố nguyên nhân:
- áp xe phụ / phổi
- Nhiễm trùng (vi khuẩn, ký sinh trùng và nocosomal) do rách phổi, lan truyền mầm bệnh bạch huyết / máu / cơ hoành
- can thiệp phẫu thuật
- thủng thực quản
- nhiễm trùng huyết
- nhiễm trùng quá mức của một hemothorax (sự hiện diện của máu trong dịch màng phổi) ban đầu vô trùng
- bệnh lao
Thông thường, viêm màng phổi màng phổi được mô tả là một biến chứng của nhiễm trùng Streptococcus pneumoniae (viêm phổi): trong những trường hợp như vậy, tình trạng màng phổi có ý nghĩa chính xác nhất của bệnh viêm màng phổi do siêu vi khuẩn . Áp xe phổi cũng là một trong những yếu tố căn nguyên phổ biến nhất liên quan đến bệnh empanema.
Chỉ trong một số trường hợp hiếm gặp, viêm mủ màng phổi có thể là hậu quả của lồng ngực, một thực hành chẩn đoán nhằm lấy một mẫu dịch màng phổi bằng kim đâm trực tiếp vào khoang màng phổi.
Các mầm bệnh liên quan nhiều nhất đến sự biểu hiện của phù du là Staphylococcus aureus, streptococci, vi khuẩn gram âm ( Klebsiella pneumoniae, Escherichia coli, Proteus, Salmonella, Acinetobacter baumannii ), anaerobes
Các triệu chứng
Các triệu chứng, cũng như cường độ của chúng, phụ thuộc vào mức độ nghiêm trọng của utema. Nói chung, bệnh nhân nội trú bệnh viện than phiền suy nhược, ớn lạnh, sụt cân, khó thở, đau ngực, sốt, khó chịu nói chung và ho. Đau ngực trầm trọng hơn do hít thở sâu và ho.
Trong phần lớn áp đảo của bệnh mề đay được chẩn đoán, một mô hình tình cảm không đổi được quan sát, phân biệt thành ba giai đoạn:
- Giai đoạn exudative của empanema (empyema cấp tính). Giai đoạn này kéo dài khoảng hai tuần và được đặc trưng bởi tình trạng viêm xuất tiết với sự tổng hợp fibrin kém. Dịch màng phổi không dày đặc và có ít tế bào. Chỉ có một can thiệp điều trị bằng kháng sinh ngay lập tức và cụ thể, được thực hiện trong giai đoạn này, có thể đảm bảo hoàn toàn trở lại với integrum .
- Giai đoạn Fibrin-purulent của empyema (Frankish empyema): sau 14 ngày đầu tiên bắt đầu, giai đoạn thứ hai bắt đầu, trong đó một lượng lớn bạch cầu hạt nhân đa hình, vi khuẩn và vật liệu hoại tử được tạo ra, liên quan đến một âm mưu lắng đọng fibrin. Sự cùng tồn tại của các chất này ủng hộ sự mãn tính của utema. Giai đoạn này bắt đầu trong tuần thứ ba kể từ khi bắt đầu điều kiện, kết thúc sau 14 ngày.
- Giai đoạn của tổ chức (viêm mủ mạn tính): nó tạo thành giai đoạn cuối cùng, trong đó màng phổi nội tạng được cố định với màng phổi thành, để tạo thành một loại vỏ hoặc áo giáp kháng bao quanh phổi, hạn chế cơ học của nó.
Do phản ứng viêm và xơ, màng phổi phân định biểu mô sẽ phóng đại và trở nên không co giãn: theo cách này, khả năng mở rộng lại bị từ chối vào phổi.
Các biến chứng
Để giảm thiểu nguy cơ biến chứng, điều trị bằng kháng sinh nên bắt đầu từ những triệu chứng đầu tiên, do đó trong giai đoạn xuất tiết. Một sự chậm trễ trong điều trị có thể thúc đẩy các biến chứng:
- lây nhiễm
- lỗ rò phế quản-màng phổi: vật liệu có mủ không được sơ tán bằng phẫu thuật có thể tự chảy vào bên phế quản, với sự xuất hiện của đờm mủ có mủ
- fibrothorax: tình trạng lâm sàng đặc trưng bởi sự giảm biên độ, khả năng mở rộng và độ đàn hồi của bệnh trĩ liệt. Kết quả là một thiệt hại chức năng với thâm hụt thông khí hạn chế nghiêm trọng.
- nhiễm trùng huyết: Phản ứng viêm hệ thống đáng báo động và phóng đại (SIRS), được duy trì bởi các sinh vật sau một sự xúc phạm của vi khuẩn
- empiema Needitatis: một tình trạng lâm sàng trong đó mủ thu thập trong lớp dưới da và rò rỉ bên ngoài lồng ngực. Dạng empyema này là một biến chứng điển hình của nhiễm trùng lao Mycobacterium tuberculosis .
chẩn đoán
Chẩn đoán viêm màng phổi màng phổi được xác định khi số lượng bạch cầu trong dịch màng phổi lớn hơn ít nhất 15.000 đơn vị trên mm3 và sự hiện diện của vi sinh vật tại chỗ được phát hiện.
Các kỹ thuật chẩn đoán thường quy bao gồm:
- X quang ngực
- CT ngực
- Kiểm tra văn hóa sau phẫu thuật lồng ngực
Từ kết quả chẩn đoán, chất lỏng màng phổi có mủ có đặc điểm sinh hóa đặc biệt, được thể hiện trong bảng.
thông số | Giá trị chỉ định |
pH | <7, 20 |
LDH màng phổi | > 200 U / dl |
LDH màng phổi / LDH huyết thanh | > 0, 6 |
glucose | <40-60 mg / dl |
tăng bạch cầu | 15.000-30.000 bạch cầu đa nhân (PMN) / mm3 |
Protein lỏng màng phổi | > 3g / dl |
chăm sóc
Mục tiêu chính của điều trị bệnh mẫn cảm là gấp đôi. Một mặt cần phải loại bỏ vi khuẩn hoặc trong mọi trường hợp mầm bệnh với phương pháp điều trị dược lý thích hợp (kháng sinh), mặt khác, điều cần thiết là sự di tản liên tục của vật liệu có mủ tích tụ trong khoang màng phổi.
Trong khi chờ kết quả của kháng sinh đồ, nên bắt đầu điều trị bằng cách sử dụng kháng sinh aminoglycoside như gentamicin và tobramycin, kết hợp với penicillin phổ rộng.
Liệu pháp Emmaema phụ thuộc vào giai đoạn phát triển trong đó bệnh được chẩn đoán.
Nếu trong giai đoạn đầu, điều trị lồng ngực và điều trị bằng kháng sinh là đủ cho sự hồi phục hoàn toàn của bệnh nhân, thì ở giai đoạn sau của bệnh mề đay, liệu pháp này phức tạp hơn. Đã từ tuần thứ ba kể từ khi xuất hiện triệu chứng (giai đoạn II), bác sĩ phải cho bệnh nhân thoát nước kín, rõ ràng luôn luôn liên quan đến việc điều trị bằng kháng sinh. Giai đoạn III, nguy hiểm nhất, đòi hỏi phải phân hủy màng phổi, bao gồm việc loại bỏ màng phổi nội tạng.
Tiên lượng phụ thuộc vào thời điểm bắt đầu điều trị bằng kháng sinh và chất lỏng có mủ được loại bỏ. Trước khi đưa kháng sinh vào điều trị, tỷ lệ tử vong liên quan đến bệnh phù thũng cao hơn đáng kể.