Nó là cái gì
U nang pilonidal là một tổn thương saccular phát triển ở cấp độ da, hầu như luôn luôn ở khu vực sacro-coccygeal, ngay phía trên rãnh liên kẽ.

U nang Pilonidal là vô hại miễn là chúng không trải qua nhiễm trùng và viêm. Nếu một u nang pilonidal bị nhiễm trùng, nó có thể thoái hóa thành áp xe, thường rất đau đớn. Hơn nữa, mủ thu thập trong khoang có thể xác định sự xuất hiện của lỗ rò.
Bất cứ ai cũng có thể phát triển u nang pilonidal, nhưng tổn thương phổ biến hơn ở những người đàn ông da trắng trẻ tuổi, từ 15 đến 24 tuổi. Đặc biệt, những người ngồi yên trong thời gian dài, chẳng hạn như tài xế xe tải, có nguy cơ bị chấn thương cao hơn. Việc điều trị và quản lý u nang pilonidal phụ thuộc vào nhiều yếu tố, bao gồm mức độ và mức độ mãn tính của bệnh. Một phương pháp chữa trị hoàn toàn là có thể, nhưng một khoang nang có thể tái phát ngay cả khi được phẫu thuật cắt bỏ. Trên thực tế, tái phát tổn thương là một trường hợp phổ biến, ước tính khoảng 40-50% bệnh nhân.
U nang, áp xe và lỗ rò
Các thuật ngữ u nang, áp xe và lỗ rò pilonidal đề cập đến ba giai đoạn khác nhau của bệnh pilonidal:
- U nang pilonidal là một túi nhỏ, không bị nhiễm trùng, tương tự như một nốt nhỏ, không có triệu chứng hoặc hơi đau khi sờ nắn. Các tổn thương có thể giữ im lặng trong nhiều năm hoặc phát triển trong các giai đoạn sau.
- Áp xe pilonidal là một tập hợp mủ bắt nguồn từ sự nhiễm vi khuẩn của khoang nang. Sự hình thành này lớn hơn lần trước và liên quan đến đau, đỏ và các dấu hiệu viêm đặc trưng khác. Sau một vài ngày, áp xe bị phá vỡ và được củng cố với sự cải thiện ngay lập tức các điều kiện. Tuy nhiên, nếu không được điều trị đúng cách, quá trình viêm không tự dừng lại và có xu hướng trở thành mãn tính.
- Một lỗ rò pilonidal là một lỗ nhỏ (hoặc kênh giao tiếp) giữa u nang bị nhiễm trùng và một lỗ ở da cung cấp một lối thoát ra bên ngoài:
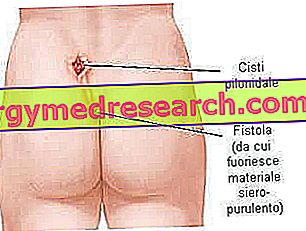
Các triệu chứng
Một u nang pilonidal là một tổn thương phát triển tập trung ở lưng dưới, tại coccyx, gần vết nứt của mông, cách hậu môn khoảng 4 -5 cm. Một số cá nhân có thể vẫn không có triệu chứng, trong một thời gian, trước khi trình bày quá trình viêm cấp tính. Bệnh có triệu chứng thường xảy ra khi u nang pilonidal thoái hóa thành áp xe pilonidal: bệnh nhân cảm thấy khó chịu hơn, sưng cục bộ dễ thấy hơn và khu vực này đau khi chạm vào.
Nếu u nang pilonidal bị nhiễm trùng, các dấu hiệu và triệu chứng sau đây có thể phát triển:
- Dấu hiệu viêm bụng: đau, sưng, đỏ và nóng vùng da bị ảnh hưởng;
- Sự tiết ra chất lỏng có mủ (hoặc huyết thanh), chất màu vàng và có mùi hôi;
- Sốt (không phổ biến), đau đầu và khó chịu toàn thân.
Những triệu chứng này có thể phát triển nhanh chóng, thường trong vòng một vài ngày. Đau do lỗ rò pilonidal có thể nghiêm trọng và có thể trở nên tồi tệ hơn nếu điều trị không được sử dụng.
Ít phổ biến hơn, u nang pilonidal có thể phát triển ở các khu vực khác của cơ thể, chẳng hạn như bàn tay, rốn, nách hoặc vùng sinh dục.
nguyên nhân
Mặc dù có một số lý thuyết về nguyên nhân gây ra bệnh pilonidal, ngày nay hầu hết các nhà nghiên cứu tin rằng u nang là tổn thương mắc phải (chứ không phải bẩm sinh hoặc bẩm sinh như đã tin trong quá khứ); khởi phát của chúng sẽ liên quan đến nhiễm trùng nang lông, một khi đã giãn ra, sẽ cho phép các sợi lông được bọc lại. Để đáp ứng với những sợi lông mọc ngược này, một phản ứng viêm cục bộ phát triển gây ra sự hình thành cấu trúc nang.
Áp lực quá mức, ma sát hoặc chấn thương lặp đi lặp lại ở vùng sacro-coccygeal có thể khiến các cá nhân phát triển u nang hoặc gây ra kích thích của một tổn thương pilonidal hiện có.
Yếu tố rủi ro
Một số yếu tố có thể dẫn đến sự phát triển của u nang pilonidal. Chúng bao gồm:
- Béo phì: những người béo phì có nhiều khả năng tái phát;
- Các hoạt động thể thao hoặc nghề nghiệp đòi hỏi phải ngồi lâu (tăng áp lực lên vùng coccyx);
- Vệ sinh kém và sự hiện diện của nhiều sợi lông thừa;
- Đổ mồ hôi quá nhiều: độ ẩm thúc đẩy sự phát triển của vi khuẩn kỵ khí, thường lây nhiễm các u nang pilonidal;
- Kích thích hoặc chấn thương tại chỗ, có thể gây viêm nang hiện có hoặc thúc đẩy sự khởi phát của nó;
- Mặc quần áo chật.
chẩn đoán
Một u nang pilonidal có thể được chẩn đoán bằng một kiểm tra lâm sàng đơn giản, dựa trên các dấu hiệu đặc trưng ở vị trí coccygeal: sự hiện diện của các lỗ bên ngoài, tiết ra chất lỏng hoặc chất lỏng, vv Khu vực này cực kỳ đau khi sờ nắn và thường hành động đơn giản là tách mông để kiểm tra khu vực này là không thể chịu đựng được đối với bệnh nhân. Để xác định chẩn đoán, cũng có thể hữu ích khi sử dụng các xét nghiệm máu và siêu âm cụ thể.
Bác sĩ cũng có thể xác định sự hiện diện của các điều kiện sau đây:
- sốt;
- Tăng các tế bào bạch cầu trên một mẫu máu;
- Viêm da xung quanh.
Biến chứng có thể xảy ra
Các biến chứng của u nang pilonidal có thể bao gồm:
- Tái phát của u nang pilonidal;
- Hình thành áp xe và suppuration mãn tính;
- Nhiễm trùng hệ thống;
- Hiếm khi, nếu u nang pilonidal mãn tính không được điều trị đúng cách nó có thể thoái hóa thành ung thư biểu mô tế bào vảy của da.
phẫu thuật
Điều trị u nang Pilonidal là phẫu thuật.
Bệnh nhân không bị viêm cục bộ thường không cần điều trị ngay lập tức, nhưng được mời đến làm rụng lông và vệ sinh tại chỗ tỉ mỉ. Nếu thay vào đó, nhiễm trùng phát triển trong khoang nang, cần phải sử dụng một phương pháp điều trị thích hợp để dẫn lưu hoặc loại bỏ tổn thương.
Vết rạch và dẫn lưu của u nang pilonidal
Phương pháp điều trị đầu tiên liên quan đến một thủ tục phẫu thuật có thể được thực hiện trên cơ sở ngoại trú.
- Sau khi làm tê vùng kín bằng thuốc gây tê cục bộ, bác sĩ rạch một đường nhỏ phía trên vùng bị nhiễm trùng, để mở khoang nang.
- Các vật liệu tinh khiết được thoát nước, tất cả các sợi lông và các mảnh khác tích lũy trong nang được loại bỏ. Vết thương được làm sạch bằng nước muối và được phủ bằng gạc vô trùng.
- Băng gạc nên được thay thế thường xuyên, cho đến khi chữa lành u nang (khoảng ba lần một tuần).
- Bác sĩ có thể kê toa một số loại kháng sinh, như metronidazole và erythromycin, để điều trị viêm và tránh tái nhiễm vi khuẩn. Thông thường, thuốc giảm đau được kê toa để điều trị triệu chứng.
Kiểm tra y tế nên được tổ chức trong vòng hai ngày sau thủ thuật, để đánh giá liệu việc chữa lành vết thương có diễn ra đầy đủ và theo dõi bất kỳ biến chứng nào không. Sau khi băng vết thương được loại bỏ, vết thương ngoài da sẽ tự lành và đóng lại một cách tự nhiên trong khoảng bốn tuần. Hầu hết mọi người trải qua vết mổ và dẫn lưu u nang pilonidal không cần điều trị gì khác. Giữ vết thương sạch sẽ và loại bỏ tất cả các sợi lông ở vùng sacro-coccygeal có thể giúp ngăn ngừa tái phát.
Cắt bỏ u nang pilonidal
Nếu bạn có một u nang pilonidal có xu hướng bị nhiễm trùng theo cách tái phát, bạn có thể cần phẫu thuật xâm lấn nhiều hơn, để loại bỏ tất cả các mô bị ảnh hưởng bởi u nang (da, mô dưới da và vùng nang đến vùng xương cùng). Cắt bỏ cho phép tình trạng được chữa khỏi hoàn toàn nhưng thể hiện một quy trình khá xâm lấn so với vết mổ và dẫn lưu đơn giản.
Sau khi cắt bỏ u nang pilonidal, bác sĩ có thể chọn:
- Để vết thương phẫu thuật mở (đóng bởi ý định thứ hai). Trong lựa chọn này, vết thương phẫu thuật được để mở, không có bất kỳ khâu nào, để cho phép các mô tự cải tạo từ cơ sở lên bề mặt. Quá trình này dẫn đến thời gian lành thương lâu hơn, nhưng có liên quan đến nguy cơ tái phát thấp hơn (nhiễm trùng tái phát của u nang pilonidal). Đôi khi một miếng gạc vô trùng dùng thuốc đơn giản được đưa vào vết thương phẫu thuật. Chữa bệnh xảy ra trong một thời gian khác nhau giữa 5 và 8 tuần, trong đó thuốc phải được thay đổi bởi nhân viên chuyên gia, trung bình cứ sau ba ngày.
- Đóng vết thương bằng chỉ khâu (đóng lại bằng ý định đầu tiên). Sau khi đã loại bỏ u nang pilonidal, một số bác sĩ phẫu thuật thích, thay vào đó, ngay lập tức đóng vết thương bằng chỉ khâu. Thời gian lành thương nhanh hơn với tùy chọn này, nhưng có liên quan đến nguy cơ tái phát cao hơn. Một số bác sĩ phẫu thuật thực hiện vết mổ tại rãnh liên kẽ, một khu vực trong đó việc chữa lành đặc biệt khó khăn. Các mũi khâu được loại bỏ sau khoảng 10-12 ngày. Thời gian phục hồi, sau phẫu thuật, có thể mất vài tuần.
Các biến chứng sau phẫu thuật có thể bao gồm nhiễm trùng tại chỗ hoặc chữa lành vết thương phẫu thuật kém. Để tránh những hậu quả như vậy, bác sĩ hoặc y tá sẽ cung cấp cho bệnh nhân các hướng dẫn chi tiết về quản lý vết thương và tiến trình của một quá trình chữa lành bình thường. Cũng có thể cần phải làm rụng lông xung quanh vị trí phẫu thuật để ngăn không cho tóc vào vết thương. Trong giai đoạn sau phẫu thuật, điều trị ngoại trú và kiểm tra là cần thiết để đảm bảo vết thương lành đúng cách và xử trí kịp thời các biến chứng có thể xảy ra hoặc tái phát của bệnh pilonidal. Mặc dù 40-50% bệnh nhân có thể bị tái phát bệnh pilonidal, nhưng nhìn chung, tiên lượng dài hạn là tuyệt vời.
Các can thiệp ít phổ biến khác có thể được thực hiện trong trường hợp u nang lông là:
- Tiêm phenol;
- Ghép da.
phòng ngừa
Để giúp ngăn ngừa u nang pilonidal cấp tính hoặc tái phát, bạn có thể thử:
- Giữ cho khu vực sạch sẽ và khô ráo, cẩn thận giữ vệ sinh địa phương;
- Thích sử dụng quần áo thoải mái, để ngăn các mô cọ xát vào da;
- Giữ cho khu vực không có lông không mong muốn, thường xuyên sử dụng kem làm rụng lông hoặc tẩy lông bằng laser;
- Tránh ngồi lâu hoặc áp lực lặp đi lặp lại quá mức cho khu vực coccyx;
- Ở những người béo phì, giảm cân có thể giúp giảm nguy cơ tái phát.




